Si usted vive con el virus de inmunodeficiencia humana (HIV, por sus siglas en inglés) o el Síndrome de Inmunodeficiencia Adquirida (SIDA), la Asociación Dental Americana recomienda que el cuidado de su salud dental sea parte del plan de tratamiento del HIV/SIDA. Las personas viviendo con HIV/SIDA son más propensas a infecciones, incluyendo infecciones dentales, lo que puede afectar su salud general.
¿Qué es HIV/SIDA?
HIV es un virus que ataca a un tipo específico de células T conocido como células CD4. Las células T son una parte importante del sistema inmunitario del cuerpo necesarias para combatir infecciones.
Si se deja sin tratar, el HIV puede destruir tantas células CD4 que la persona no podrá seguir combatiendo infecciones y enfermedades. El SIDA es la última etapa de la infección de HIV en la que el sistema inmunitario está tan débil que pueden sobrevenir infecciones y cáncer.
¿Cómo se transmite el HIV?
En Estados Unidos, el HIV se transmite a través del contacto sexual, o el uso de agujas o jeringas contaminadas. Más de 1.2 millones de estadounidenses viven con HIV; 1 de cada 8 personas no sabe que tiene el virus.
¿Cómo se diagnostica el HIV?
Los síntomas no son suficientes para diagnosticar a una persona con HIV. La única forma de saber si se tiene HIV es haciéndose la prueba. Gais, bisexuales y otros hombres que tienen sexo con hombres, especialmente afroamericanos que tienen sexo con afroamericanos, son los grupos de población más afectados por HIV.
Si cree que ha tenido contacto con HIV, hágase la prueba inmediatamente. Se recomiendan pruebas regulares de HIV y otras enfermedades de transmisión sexual a cualquier persona sexualmente activa con pareja nueva o con más de una pareja.
¿Cuál es el tratamiento para el HIV?
Actualmente no existe cura una vez que se ha contraído HIV, pero sí existen formas de ayudar a controlarlo.
Si una persona no infectada previamente es expuesta a HIV, el uso de una medicina conocida como profilaxis después de la exposición (PEP, por sus siglas en inglés) debe iniciarse lo antes posible para prevenir una posible infección del virus. Para ser eficaz, HIV PEP debe iniciarse lo antes posible después del contacto y continuarse durante su curso completo, lo que puede llevar hasta cuatro semanas.
Si una persona contrae HIV, el virus puede controlarse con un tratamiento llamado terapia antirretroviral. Esto conlleva tomar medicina antirretroviral y seguir monitoreando qué cantidad de virus está presente en la sangre de la persona y cuántas células CD4 están presentes.
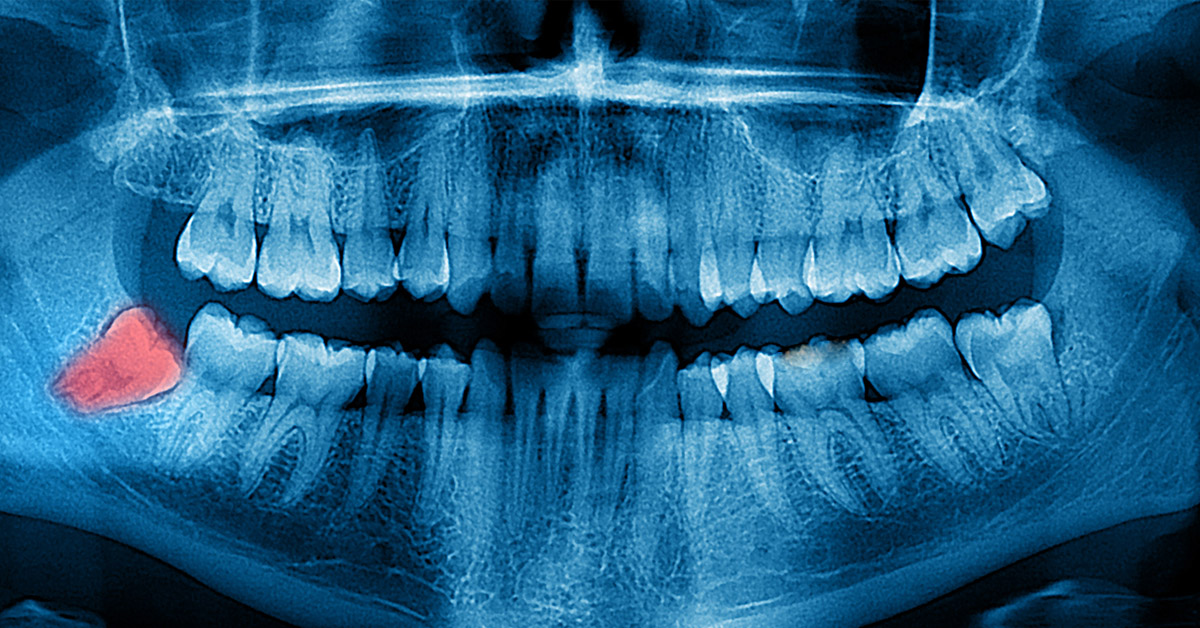
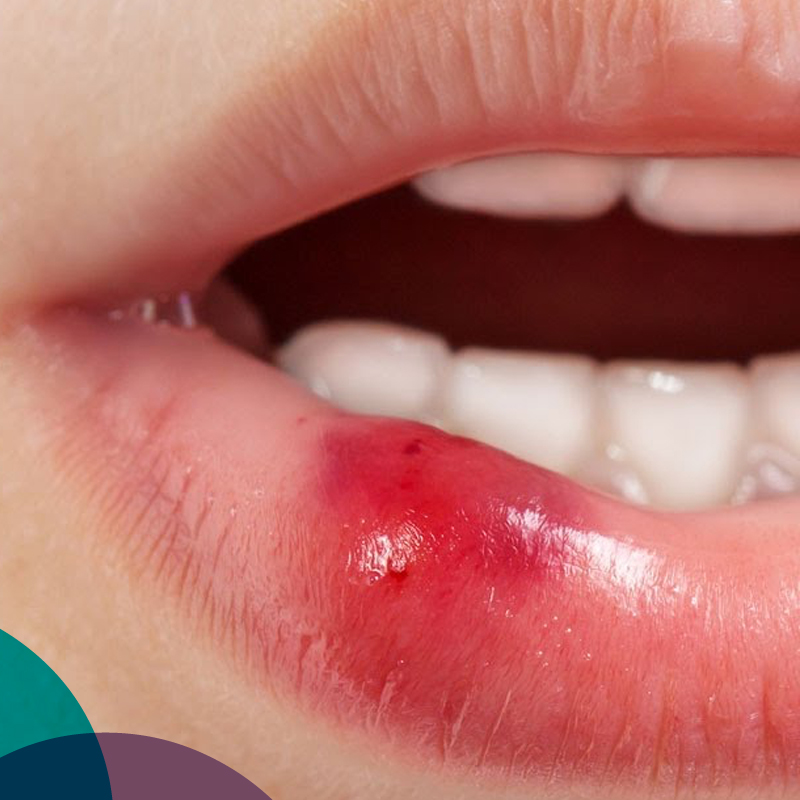
¿Cómo Afecta a la Boca el HIV/SIDA?
Su boca puede ser la primera parte de su cuerpo afectada cuando hay una infección de HIV. La infección de HIV debilitará su sistema inmune, esto significa que será susceptible a infecciones y a otros problemas. En la boca, esto puede causarle dolor y pérdida de dientes.
Las personas con HIV pueden tener las siguientes afecciones bucales:
Boca seca
Candidiasis
Lesiones blancas a los lados de la lengua (leucoplaquia oral pilosa)
Gingivitis de banda roja
Periodontitis ulcerativa
Sarcoma de Kaposi
Brotes de virus herpes simple
Llagas
Úlceras en la boca
Las afecciones dentales y orales relacionadas con el HIV pueden causar dolor, lo que puede dar problemas para masticar o tragar. Esto puede impedirle que tome su medicina para el HIV. También puede provocar malnutrición, ya que puede haber dificultades para comer y absorber suficientes nutrientes esenciales. Un sistema digestivo comprometido podría afectar la absorción de medicinas para tratar el HIV.
¿Cómo Puedo Manejar los Problemas Orales y Dentales Relacionados con HIV?
La mayoría de los problemas de salud oral relacionados con HIV se pueden tratar. Hable con su dentista sobre cuál es el mejor tratamiento para usted.
La mejor forma de prevenir estos problemas es hacer lo siguiente:
Visite a su dentista en citas concertadas regularmente.
Cepíllese los dientes y use seda dental dos veces al día durante dos minutos.
Tómese su medicina para el HIV a tiempo.
Informe a su médico si su medicina para el HIV le está causando sequedad de boca. Pregunte cuál es el mejor tratamiento para usted.
Si usted no tiene un dentista habitual, pida a su médico o clínica de atención primaria que lo refiera a uno.